Presse & Veranstaltungen
Willkommen auf der Seite für aktuelle News und Veranstaltungen der Orthopädischen Klinik Hessisch Lichtenau. Hier finden Sie regelmäßig aktualisierte Informationen zu den neuesten Entwicklungen, Veranstaltungen und wichtigen Mitteilungen rund um unsere Klinik.
Unsere Öffentlichkeitsarbeit steht Ihnen jederzeit zur Verfügung, um Ihre Fragen zu beantworten und Ihnen Einblicke in unsere Arbeit zu geben. Ob es sich um medizinische Innovationen, Patientenveranstaltungen oder wichtige Ankündigungen handelt – bleiben Sie informiert und erfahren Sie mehr über die Aktivitäten und Fortschritte unserer Klinik.
Besuchen Sie uns regelmäßig, um keine Neuigkeiten zu verpassen und stets auf dem Laufenden zu bleiben.
Veranstaltungen: ORTHO-Dialog
Unsere Ärzte der Orthopädischen Klinik Hessisch Lichtenau informieren Sie regelmäßig in verschiedenen Veranstaltungen über eine Vielzahl von orthopädischen Krankheitsbildern und deren Behandlungsmöglichkeiten. Die Vortragsreihe ORTHO-Dialog bieten Ihnen die Gelegenheit, sich umfassend über aktuelle medizinische Entwicklungen und innovative Therapien zu informieren. Darüber hinaus haben Sie die Möglichkeit, direkt mit unseren Fachärzten ins Gespräch zu kommen und individuelle Fragen zu stellen.
Was erwartet Sie?
- Fachvorträge: Unsere Experten erläutern Ursachen, Diagnosemöglichkeiten und Therapieoptionen – von konservativen Ansätzen bis hin zu operativen Eingriffen.
- Individuelle Beratung: Sie haben die Möglichkeit, während und nach den Vorträgen persönliche Fragen zu stellen.
- Terminvereinbarung vor Ort: Nutzen Sie die Gelegenheit, direkt einen Termin für eine weiterführende Beratung zu vereinbaren.
- Kostenfreie Teilnahme: Melden Sie sich einfach an und profitieren Sie von fundierten Informationen aus erster Hand.
Ablauf und Themen der Vortragsreihe
- 17.00 Uhr: Arthrose des Kniegelenks – Die Knieprothese
- 17.20 Uhr: Arthrose des Hüftgelenkes – Die Hüftprothese
- 17.40 Uhr: Spinalkanalstenose der Lenden- & Halswirbelsäule
- 18.00 Uhr: Bandscheibenvorfall der Lenden- & Halswirbelsäule
Sie entscheiden selbst, welche Vorträge Sie besuchen möchten!
Nutzen Sie die Gelegenheit, sich umfassend zu informieren, individuelle Fragen direkt mit unseren Fachärzten zu klären und auf Wunsch einen Termin für eine persönliche Beratung zu vereinbaren.
Eschwege
Veranstaltungsort: E-Werk, Mangelgasse 19, 37269 Eschwege
Datum: Mittwoch, 17. September 2025, ab 17 Uhr
Vellmar
Veranstaltungsort: Bürgerhaus Vellmar-West, Lüneburger Str. 10, 34246 Vellmar
Datum: Mittwoch, 12. November 2025, ab 17 Uhr
Neueste Meldungen

Geänderte Zufahrt zur Orthopädischen Klinik
17. Juli 2025: Ab dem 21. Juli kommt es zu einer Vollsperrung der L 3228 im Kreuzungsbereich der Klinik – die Orthopädische Klinik bleibt über Umleitungen erreichbar.
Endoprothetik im Fokus
01. Juli 2025: Schmerzen in Knie oder Hüfte sind für viele Menschen ein ständiger Begleiter. Unsere Experten der Allgemeinen Orthopädie & Endoprothetik sind auf den Gelenkersatz spezialisiert.

Wiederinbetriebnahme der Notfallambulanz und Radiologie
24. April 2025: Nach dem Brandereignis im Februar konnte der reguläre Betrieb in der Orthopädischen Klinik wieder vollständig aufgenommen werden.
Fußgesundheit im Fokus
08. April 2025: Der Fuß ist ein komplexes Zusammenspiel aus Knochen, Gelenken und Weichteilen – und entsprechend anfällig für Schmerzen. Unsere Experten der Fußchirurgie genießen einen hervorragenden Ruf und informieren über moderne Behandlungsmöglichkeiten.

Mobilitätstag 2024
02. Dezember 2024: Die jährlichen Mobilitätstage, organisiert vom Deutschen Rollstuhlsportverband (DRS) und der Fördergemeinschaft Querschnittgelähmter (FGQ)bot Menschen mit Querschnittlähmung und deren Angehörigen praktische Trainings, spannende Vorträge und innovative Hilfsmittel.
2024

Höchste Röntgenqualität für Ihre Sicherheit
06. November 2024: Die Orthopädische Klinik hat im Herbst 2024 das TÜV-Zertifikat zur Röntgenqualität von der Ärztlichen Stelle Hessen und dem TÜV Süd erhalten. Dieses Zertifikat bestätigt, dass die wir die strengen Anforderungen der Strahlenschutzverordnung erfüllen und die Bewertung mit sehr gut abgeschlossen haben.

Erfolgreiches Examen der Physiotherapieschule
15. Oktober 2024: Nach intensiver Vorbereitung und herausfordernden Prüfung haben 14 Schülerinnen und Schüler der Physiotherapieschule ihr Examen erfolgreich bestanden.

Expertenwissen im Fokus
04. September 2024: Chefärzte der Orthopädischen Klinik informieren Mediziner und Therapeuten über aktuelle Therapiekonzepte.

Neue Trikots für Handballmannschaft
30. August 2024: Orthopädische Klinik übernimmt Trikotsponsoring für den TV 1984 Hessisch Lichtenau.

Neuer kaufmännischer Vorstand
08. September 2023: Karsten Honsel wird neuer kaufmännischer Vorstand von LICHTENAU e.V. und Geschäftsführer von der Orthopädischen Klinik, des Orthopädischen Rehazentrums sowie dem MVZ LICHTENAU.
2023

Azubi- & Studientage Kassel 2023
29. September 2023: Auch wir waren in diesem Jahr auf der Messe vertreten und konnten vielen Interessierten Informationen über uns und unseren LICHTENAU-Verbund geben.

Auszeichnung als Offizielles Kniezentrum für Endoprothetik
30. Juni 2023: Die Deutsche Kniegesellschaft e.V. hat uns als Offizielles Kniezentrum für Endoprothetik ausgezeichnet.

Unterstützung für die Menschen in der Ukraine
24. März 2023: Viele helfende Hände packten mit an damit verschiedenste Sachspenden auf den Weg in die Ukraine gelangen konnten.
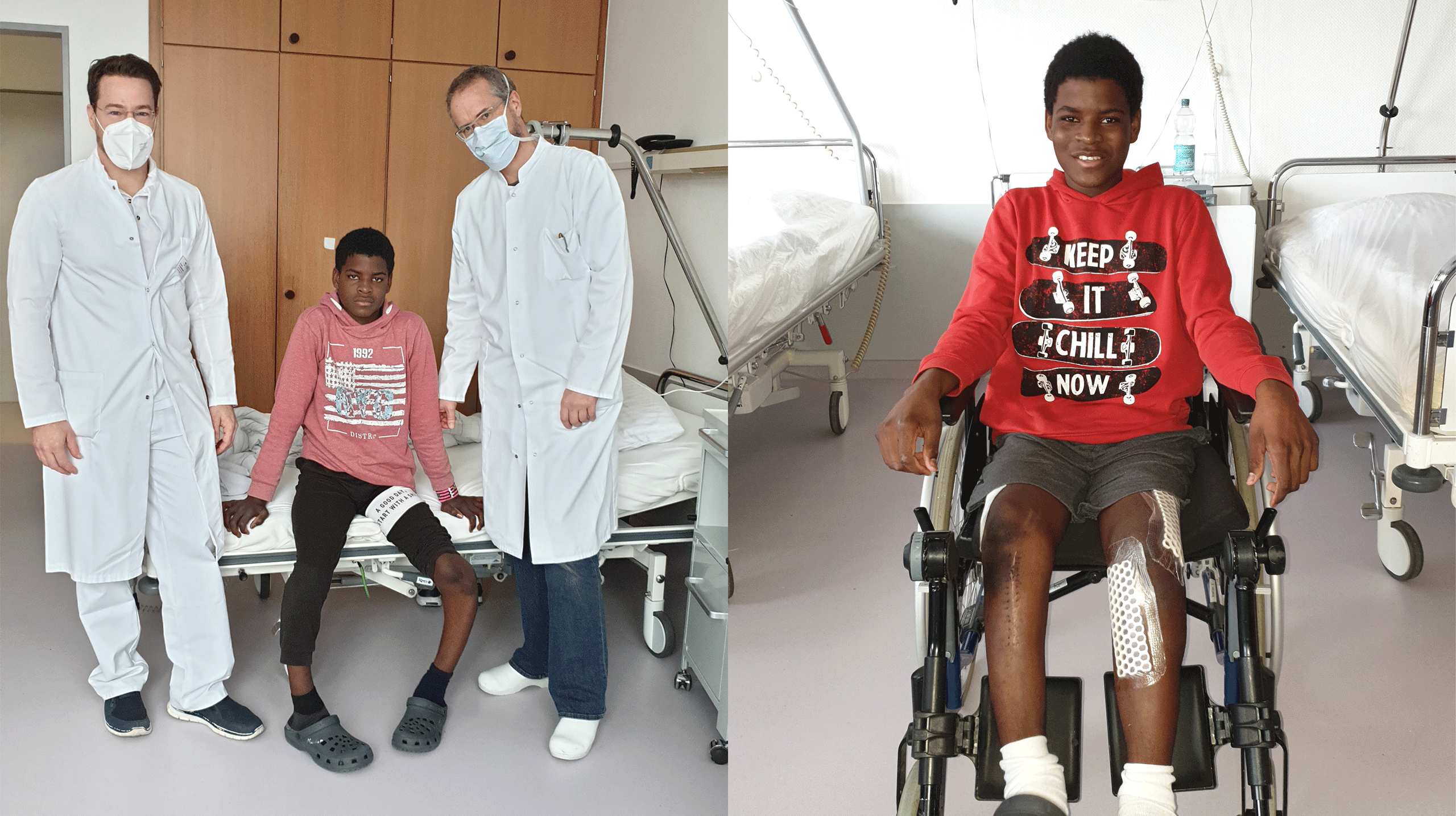
Kindern aus Krisengebieten eine Perspektive geben
31. Januar 2023: In Kooperation mit der Hilfsorganisation Friedensdorf International konnte erneut einem Kind die Chance auf eine bessere und gesündere Zukunft gegeben werden.

Persönliche Betreuung am Patientenbett
26. Januar 2023: Seit nunmehr sieben Jahren steht Walter Oehl Patientinnen und Patienten zur Seite, kümmert sich um ihre Anliegen und arbeitet dem Beschwerde- und Krankenhausmangement zu.

Vom Arzt in Weiterbildung zum Chefarzt
01. Januar 2023: Vor 20 Jahren begann Stefan Kistners Karriere an unserem Fachkrankenhaus. Seit nunmehr sechs Jahren ist er der Chefarzt unserer Abteilung für Wirbelsäulenorthopädie.
2022

Chefarzt Dr. Jens Klingebiel startete bei
Ironman-Weltmeisterschaft
30. November 2022: Als Dr. Jens Klingebiel 2021 bei der Ironman Europameisterschaft
an den Start ging, hat er nicht damit gerechnet, dass er sich dabei für die Weltmeisterschaft qualifiziert.

Dekubitus: Wenn Liegen und Sitzen zum Problem werden
17. November 2022: Zentrum für Tetra- und Paraplegie klärt über Druckgeschwüre auf

Diakonischer Verbund und Tochterunternehmen jeweils doppelt zertifiziert
13. Oktober 2022: Zertifizierung in F.A.Z.-Studie: LICHTENAU e.V. sowie Orthopädischen Klinik Hessisch Lichtenau zählen zu Deutschlands begehrtesten Arbeitgebern 2022 und Ausbildungschampions 2022.

Kampagne der Deutschen Krankenhausgesellschaft zur Energiekrise
20. September 2022: „Alarmstufe ROT: Krankenhäuser in Gefahr!“: Mitarbeiterinnen und Mitarbeiter setzen Zeichen

Auftakt zum Kassel Marathon
17. September 2022: Startschuss auf dem Mühlenberg: Patientinnen und Patienten des Zentrums für Tetra- und Paraplegie eröffen mit Ausfahrt den Kassel Marathon.

Spinal-Cord-Injury-Day am Zentrum für Tetra- und Paraplegie
5. September 2022: Bewusstsein für Querschnittlähmung schaffen: Patientinnen und Patienten lassen mit Mitarbeitenden Luftballons und Wunschkarten steigen.

Erweiterung des Behandlungsspektrums
4. August 2022:Wir stellen uns mit der neuen Abteilung für Altersmedizin, Alterstraumatologie und Orthogeriatrie sowie Ausbau der Akut- und Notfallmedizin zum Wohle unserer Patienten fachlich breiter auf.

Zum 5. Mal in Folge: Deutschlands beste Krankenhäuser
8. Juli 2022: Das F.A.Z.-Institut zeichnet unsere Klinik auch in diesem Jahr in der Kategorie „bis zu 300 Betten“ mit dem begehrten Siegel aus.

Abenteuer trotz Einschränkungen erleben
19. Mai 2022: Wolfgang Prägler macht unseren Patienten des Zentrums für Tetra- und Paraplegie mit Fotovorträgen über seinen Reisen Mut.

Vom jüngsten Assistenzarzt zum Chefarzt
16. Mai 2022: Vor genau 20 Jahren begann Dr. Jens Klingebiels Karriere an unserem Fachkrankenhaus. Damals war er der jüngste Assistenzarzt der ganzen Klinik.

Internationaler Tag der Pflege
12. Mai 2022: Die Pflege ist in unserem LICHTENAU-Verbund ein wichtiger Bestandteil und in jedem Bereich allgegenwärtig. Wer in der Pflege arbeitet weiß, dass es nicht nur ein Beruf, sondern für viele auch eine Berufung ist.

Qualitätsnetzwerk „Wir für Gesundheit“
03. Mai 2022: Wir sind eine von 400 Partnerklinik des wachsenden, trägerübergreifenden Qualitätsnetzwerks „Wir für Gesundheit“.

Ein Meilenstein für die Physiotherapie
06. April 2022: Die Schülerinnen und Schüler unserer Physiotherapieschule erhalten nun eine Ausbildungsvergütung.

Handball im Herzen
04. April 2022: Vom Profispieler zum Mannschaftsarzt: Unser Oberarzt der Allgemeinen Orthopädie & Endoprothetik Gediminas Bucys betreut litauische Nationalspieler.

Stark aufgestellt für Querschnittsyndrom
04. April 2022: Weitere 5 Mitarbeitende schließen die Fachweiterbildung „Paraplegiologie“ erfolgreich ab. Das Zentrum für Tetra- und Paraplegie freut sich über insgesamt elf zertifizierte Pflegefachkräfte für Paraplegiologie.

Orthopädische Klinik wieder auf TOP-Liste von FOCUS-Gesundheit
29. März 2022: Die Fachzeitschrift FOCUS Gesundheit veröffentlicht jährlich eine Liste mit Deutschlands TOP-Kliniken. Auch in diesem Jahr zählen wir wieder zu den ausgezeichneten Häusern.
Überdurchschnittliche Impfquote im LICHTENAU-Verbund
08. März 2022: Mitarbeitende schützen sich und sind sich ihrer besonderen Verantwortung bewusst.
Krankenhaus-Chef der AOK Hessen besucht OP auf dem Mühlenberg
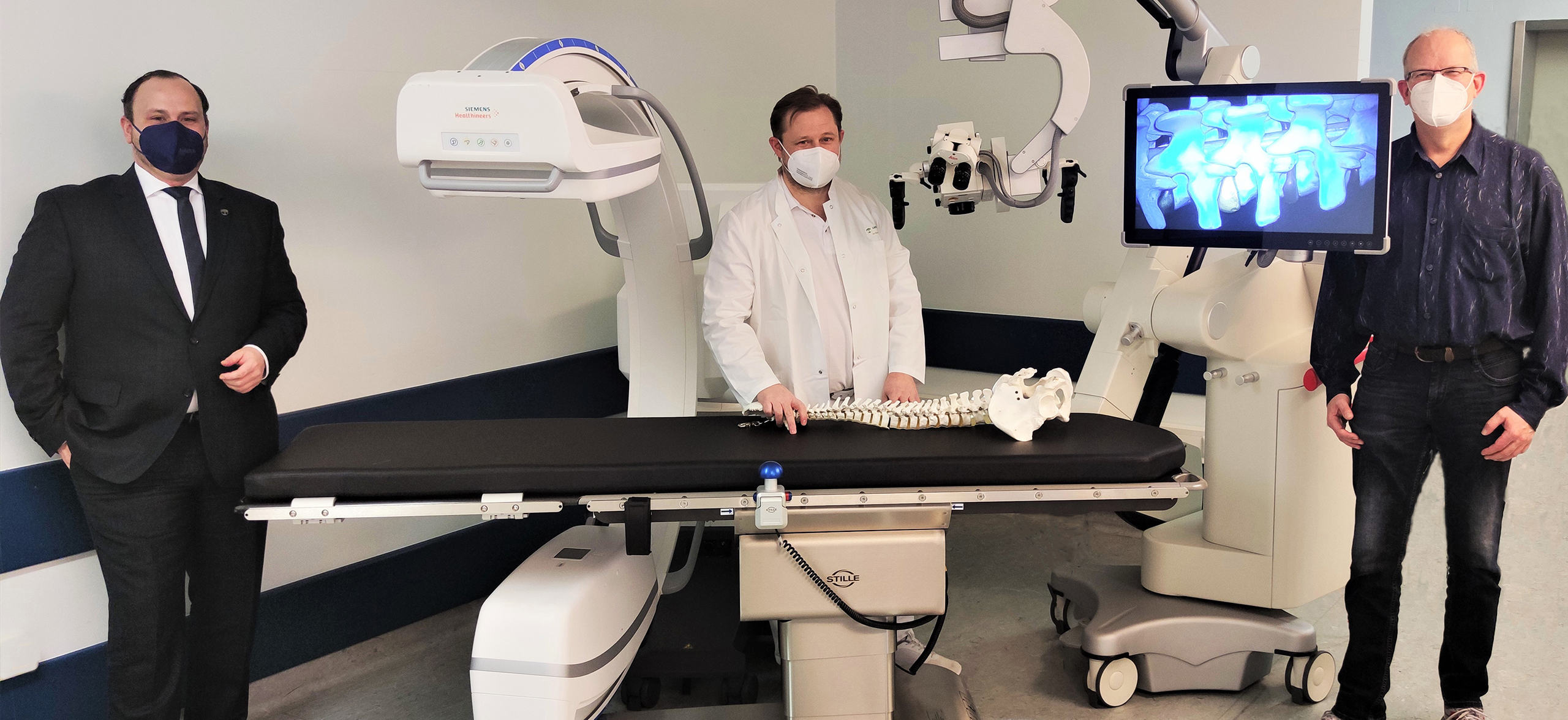
16. März 2022: Die Orthopädische Klinik Hessisch Lichtenau gGmbH und die AOK Hessen pflegen seit Jahren einen guten Austausch. Bei dem Besuch von Dr. Roland Strasheim stand der Austausch über unsere neue Roboternavigationsplatt für die Wirbelsäulenorthopädie im Fokus.
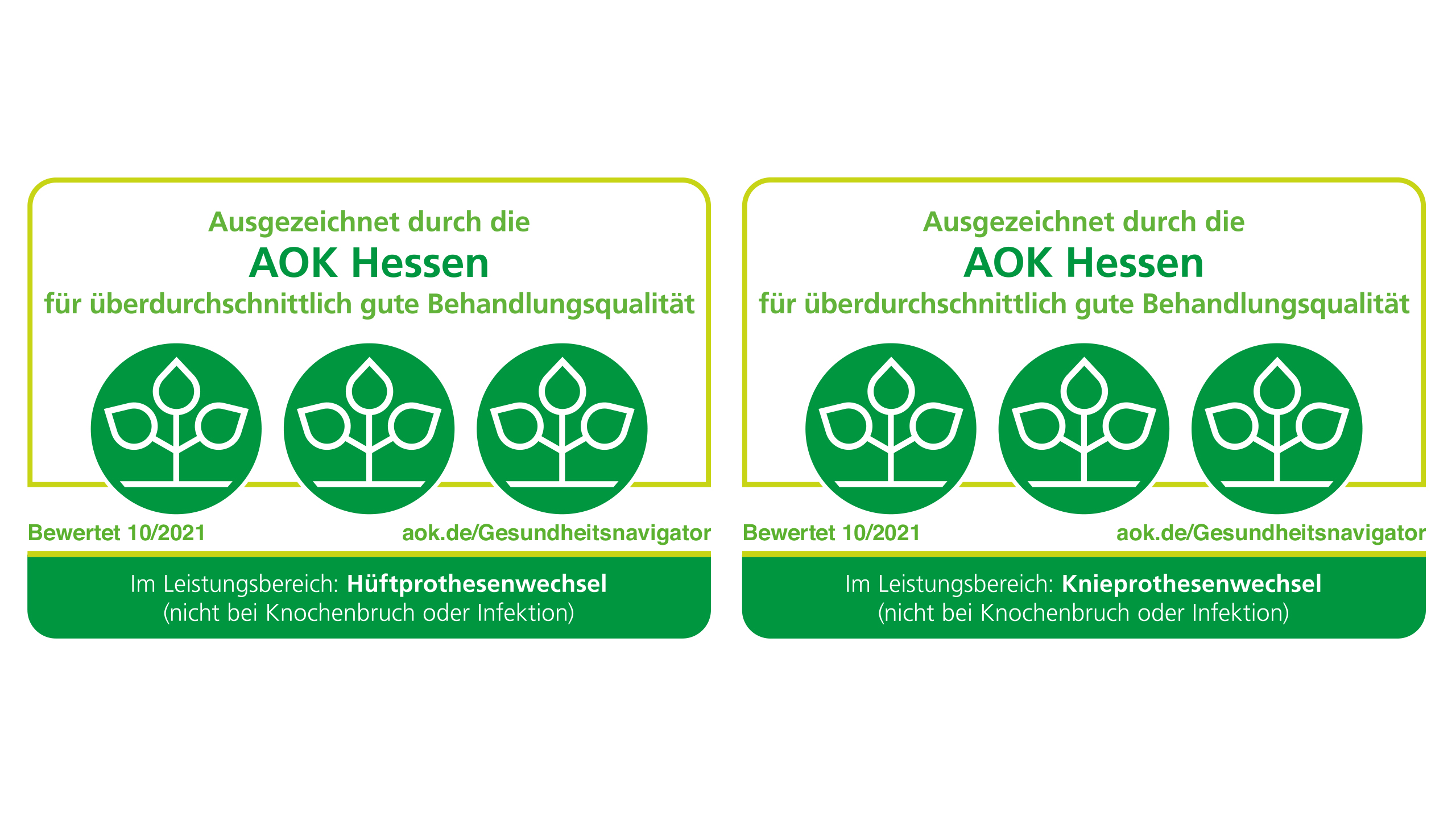
Orthopädische Klinik mit begehrten AOK-Lebensbäumchen ausgezeichnet
22. Januar 2022: Im Bereich des Hüft- und Knieprothesenwechsel ist die Orthopädische Klinik für ihre hervorragende medizinische Qualität mit den drei AOK-Lebensbäumchen ausgezeichnet worden.
2021
LICHTENAU-Verbund unterstützt Impf- und Testangebot
20. Dezember 2021: Orthopädische Klinik Hessisch Lichtenau und MVZ LICHTENAU gGmbH richten Impf- und Testangebot an Bürgerinnen und Bürger.

Ausgezeichnete Ausbildung in und für die Zukunft
07. Dezember 2021: Unser LICHTENAU Verbund wurde für seine vielfältigen und guten Ausbildungschancen durch FOCUS Money als „Deutschlands beste Ausbildungsbetriebe“ ausgezeichnet.

Eröffnungsveranstaltung des EAM Kassel-Marathon auf dem Mühlenberg ein voller Erfolg
14. September 2021: Orthopädische Klinik eröffnet mit der Handbiker-Tour den 14. EAM Kassel Marathon – auch in diesem Jahr wieder unter der Schirmherrschaft des Zentrum für Tetra- und Paraplegie (ZfTP).

Ankündigung: Eröffnungsveranstaltung des EAM Kassel-Marathon auf dem Mühlenberg
01. September 2021: Der Startschuss zur offiziellen Eröffnungsveranstaltung des EAM Kassel Marathon fällt in diesem Jahr auf dem Gelände der Orthopädischen Klinik.
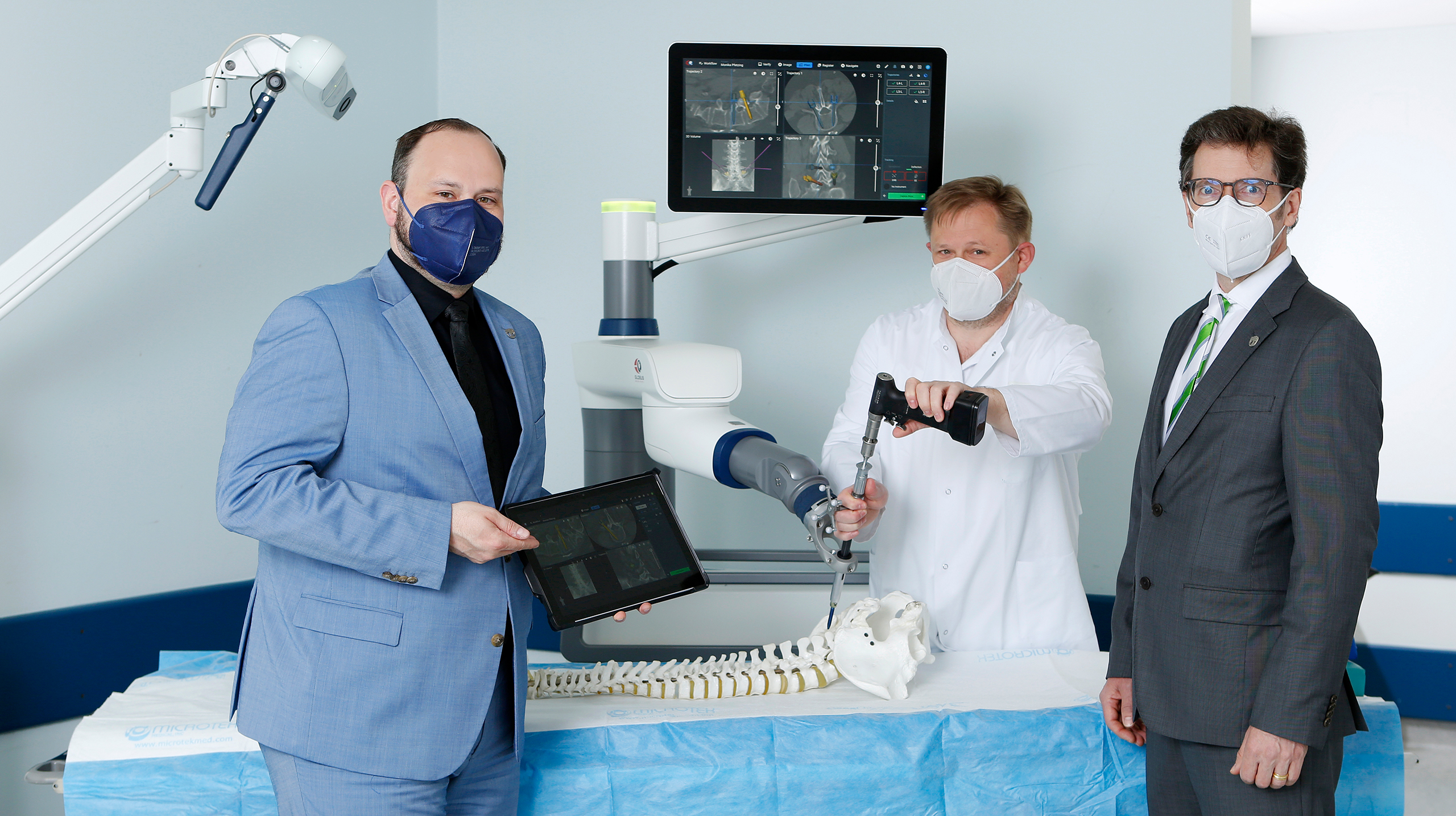
Höchste Präzision druch Hightech im Operationssaal
25. Mai 2021: Neueste Technologie zur Platzierung von Schrauben in der Wirbelsäulenchirurgie: Roboternavigationsplattform sorgt für deutlich mehr Sicherheit und Effizienz im Operationssaal.

LICHTENAU-Tram rollt weiter druch Nordhessen
17. März 2021: 18 Mitarbeitende geben unserer neuen Straßenkampagne „Steig bei uns ein – Wir haben noch Platz für dich“ ein Gesicht.
2020

29. Dezember 2020
Weiterbildung „Experte/in für neurogene Darmfunktionsstörung“ erfolgreich absolviert

6. Oktober 2020
Dr. Franz-Josef Müller ist Gastprofessor in China und erweitert das Behandlungsspektrum um die Traditionelle Chinesische Medizin
2019

19. Dezember 2019
Orthopädische Klinik Hessisch Lichtenau bildet erstmals Gesundheits- und Krankenpfleger aus
AKTUELLES AUS LICHTENAU
In unserem Magazin „Aktuelles aus LICHTENAU – Wir über uns“ berichten wir quartalsweise über unsere tägliche Arbeit sowie viele weitere spannende Themen aus unserem Unternehmensverbund.
2024

Ausgabe 3 / 2024
Aus dem Inhalt: Erfolgreicher Ausbildungsabschluss, Rezertifizierung des Orthopädischen Rehazentrums und viele weitere spannende Themen warten auf Sie – viel Spaß beim Lesen.